LA BIOLOGIA MOLECOLARE: UNA NUOVA FRONTIERA DIAGNOSTICA
- Agenti Patogeni sessualmente trasmessi
- Human Papilloma Virus (HPV)
- Virus Epatite B e C
INFEZIONI SESSUALMENTE TRASMESSE
Le infezioni sessualmente trasmesse comprendono un vasto gruppo di malattie infettive. Ogni anno il WHO stima l’insorgenza di 340 000 000 di nuovi casi, la maggior parte nei paesi in via di sviluppo, ma le IST sono molte diffuse anche nei paesi più sviluppate come l’Europa occidentale e gli Stati Uniti.
Si conoscono circa 30 IST diverse, provocate da oltre 20 tipi di microorganismi tra batteri, virus, protozoi e parassiti. Se non diagnosticate in tempo e trattate adeguatamente, queste patologie possono comportare gravi complicanze a carico dell’apparato riproduttivo femminile e maschile (infertilità, aborti, gravidanze ectopiche, stenosi uretrali, tumori, ecc) (SIU 2012, Società Italiana di Urologia).
Mycoplasma genitalium (MG) e Mycoplasma hominis (MH)
Il MG è un batterio appartenente alla classe Mollicutes che colonizza il tratto riproduttivo femminile e maschile. Il MG è tra i principali agenti di uretriti non gonococciche nell’uomo responsabile di cerviciti, endometriti, infiammazioni pelviche e infertilità nella donna.
L’infezione se non trattata adeguatamente, può trasformarsi in cronica, data l’abilità dei micoplasmi di stabilire infezioni a lungo termine.
MH è un microorganismo opportunista, riscontrato con una certa frequenza come commensale nel basso tratto urogenitale in individui sessualmente attivi. In certi casi può diventare patologico, provocando l’insorgere di vaginosi batteriche e di infiammazioni pelviche.
MH può essere trasmesso durante il parto al neonato, nel quale può causare polmoniti o meningiti.
La difficoltà nel coltivare i micoplasmi genitali, e i sintomi delle infezioni spesso indistinguibili da altre IST, rendono le tecniche di biologia molecolare le uniche in grado di stabilire con certezza l’identità dei patogeni. Oggi l’introduzione delle tecniche molecolari, e in particolare della PCR Real Time, ha favorito la partenza anche di molti programmi di screening.
Ureaplasma urealyticum (UU) e Ureaplasma Parvum (UP)
UU e UP sono tra i batteri più comunemente isolati nel tratto urogenitale umano, con percentuali di infezioni che oscillano tra il 40% e l’80% nelle donne e fino al 50% negli uomini. Sebbene la maggior parte delle infezioni sia asintomatica, entrambe le specie sono responsabili di varie patologie.
UU è implicato prevalentemente nell’insorgenza di uretriti non gonococciche e cistiti.
UP è riscontrato con maggiore frequenza, rispetto a UU, nelle donne in gravidanza, nelle quali può provocare corionamnioniti con conseguente parto pre-termine, e complicazioni respiratorio/neurologiche nel neonato.
Le due specie non sono distinguibili utilizzando i classici metodi colturali ed è in questo contesto che le tecniche di biologia molecolare, e in particolare la PCR Real Time si rivelano un utile strumento per l’esatta identificazione dei due patogeni al servizio del clinico.
Trichomonas vaginalis (TV)
La tricomoniasi è la malattia sessualmente trasmessa non virale più diffusa nel mondo; si stima l’insorgenza di 180 000 000 di casi all’anno (WHO 2011).
E’ causata da un protozoo parassita flagellato, Trichomonas vaginalis il cui unico ospite conosciuto è l’uomo. TV può causare, nella donna, vaginiti, cerviciti, e uretriti e la sua presenza è fortemente associata a complicazioni durante la gravidanza. Nell’uomo, sebbene la tricomoniasi sia più rara, è la causa dell’11% dei casi di uretrite non gonococcica.
Frequentemente TV si riscontra in associazione con altre IST, tra le quali Chlamydia trachomatis e Neisseria gonorrhoeae. L’infezione, se non adeguatamente trattata, può incrementare il rischio di contrarre HIV.
L’utilizzo di un metodo diagnostico sensibile, in grado di identificare rapidamente l’infezione come la PCR Real Time, ha delle importanti ricadute benefiche non solo per la salute del singolo individuo ma anche per la salute pubblica.
Chlamydia trachomatis (CT) e Neisseria gonorrhoeae (NG)
La Chlamydia trachomatis è l’agente eziologico di numerose malattie di origine batterica sessualmente trasmesse nell’uomo.
L’infezione da CT risulta essere in Europa la più diffusa patologia a trasmissione sessuale di origine batterica con un’elevata frequenza di casi asintomatici.
Può provocare uretriti, cerviciti, e infiammazioni pelviche femminili; talvolta può essere causa di gravidanze ectopiche o sterilità nella donna e di infertilità maschile; il neonato esposto a tale infezione può sviluppare una congiuntivite e/o una polmonite acuta che può evolvere in forma cronica.
La Neisseria gonorrhoeae è un batterio Gram negativo agente causale della gonorrea. Nell’uomo la NG infetta preferenzialmente la mucosa del tratto uretrale provocando secrezioni purulente, mentre nella donna colonizza la mucosa cervicale ed il collo uterino. In certi casi l’infezione può essere silente e riconosciuta solo all’insorgere di complicanze.
Dal momento che molte infezioni da Chlamydia trachomatis e Neisseria Gonorrhoeae sono frequenti e asintomatiche e quelle clinicamente manifeste possono non essere facilmente distinte da altre IST, risulta necessario poter utilizzare sistemi di identificazioni che diano risposte rapide e precise. Oggi l’introduzione delle tecniche molecolari, e in particolare della PCR Real Time ha consentito la partenza anche di molti programmi di screening.
HUMAN PAPILLOMA VIRUS (HPV)
A tutt’oggi sono stati identificati più di 80 tipi di papilloma virus che infettano l’uomo (HPV) e tra questi, circa 1/5 sono associati ad un ampio spettro di patologie del tratto genitale: l’infezione da HPV rappresenta infatti la patologia sessualmente trasmessa più diffusa del mondo.
Una volta che ha infettato le cellule dell’epitelio il destino del virus può subire diverse evoluzioni: rimanere silente all’interno della cellula ospite, indurre attraverso la propria replicazione la proliferazione dell’epitelio squamoso e produrre forme vegetative (condilomi) o integrarsi nel genoma della cellula ospite inducendo con maggior frequenza lesioni di grado elevato.
Nella popolazione sessualmente attiva, l’infezione da HPV è stata rilevata con una frequenza che raggiunge in alcune casistiche l’80% dei casi analizzati, con un picco di prevalenza nei soggetti con età tra i 22 e i 25 anni, indicando la precoce acquisizione dell’infezione all’esordio della attività sessuale.
Sulla base della patologia (benigna o maligna) a cui sono più frequentemente associati, i ceppi di HPV possono essere distinti in tipi a basso, intermedio ed alto grado di malignità.
Gli HPV 6, 11, 40, 42, 43, 44, 54, 61, 69, 70, 72, 81 e CP6108 sono considerati genotipi a basso rischio oncogeno.
Gli HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82 sono considerati ad alto rischio oncogeno.
I tre genotipi HPV 26, 53, 66 sono stati classificati come probabili alti rischi (Munoz et al., 2003).
Recentemente anche lo IARC (International Agency for Research on Cancer) ha classificato alcuni genotipi di HPV come agenti carcinogici per l’uomo, come riportato in tabella:
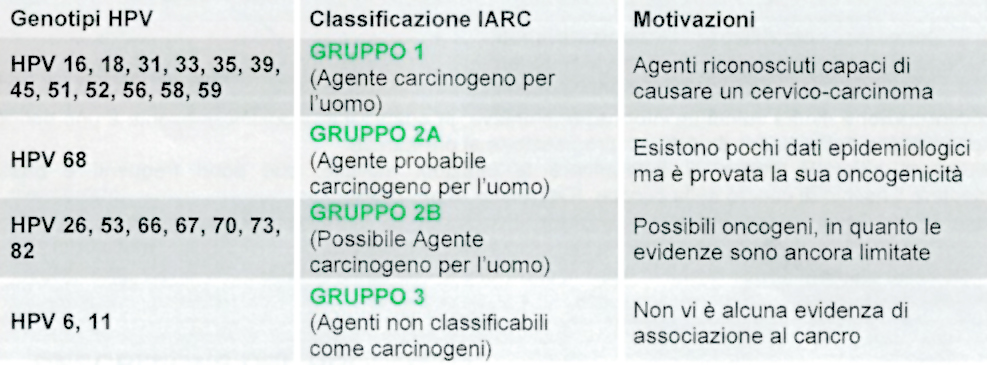
Per i differenti genotipi di HPV ad alto rischio è stata inoltre calcolata una diversa probabilità di sviluppare lesioni CIN II e CIN III (Wheeler CM, 2006), come riportato in figura:
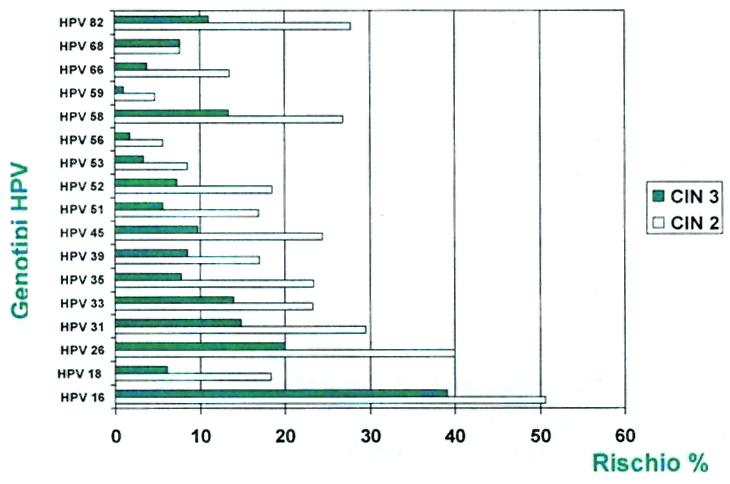
La genotipizzazione risulta quindi un’informazione chiave, in quanto il tipo di HPV presente è uno dei fattori più importanti che determinano il rischio di progressione al pre-cancro.
Genotipizzare permette inoltre di determinare le infezioni multiple, che sono frequenti e possono incrementare il rischio di cancro della cervice. (Del Mistro et al., 2006).
VIRUS DELL’EPATITE B (HBV)
L’epatite B è una patologia che colpisce il fegato e può avere effetti molto seri. In alcuni soggetti, questa malattia può diventare cronica, portando ad insufficienza epatica, cirrosi e tumore del fegato. Esistono terapie antivirali per la cura dell’epatite B ed il vaccino previene l’infezione.
L’epatite B, causata dal virus HBV, è una malattia che si trasmette abbastanza facilmente: il virus può essere infatti veicolato da sangue, sperma e liquidi vaginali. Il contagio non può invece avvenire per contatti casuali come strette di mano, abbracci, baci, starnuti o condivisione di posate e bicchieri.
La maggior parte delle persone adulte infettate dal virus, anche quando presentano sintomi severi, recuperano pienamente senza che rimanga alcun danno permanente al fegato. Si stima che circa un quarto della popolazione mondiale sia stato, in qualche momento della propria vita, contagiato dal virus HBV.
Il virus dell’epatite B, che si trasmette attraverso contatto sessuale, parentale o per scambio di sangue infetto, quando si insedia nel fegato comincia a moltiplicarsi, replicandosi nelle cellule del fegato (epatociti) e portando all’infiammazione ed alla comparsa dei sintomi (fase acuta); oppure rimane latente, anche per lungo tempo, danneggiando lentamente il fegato della persona infettata. L’epatite B può manifestarsi sia in forma cronica che in forma acuta.
I sintomi dell’epatite B si manifestano tipicamente dopo circa tre mesi dall’infezione, trascorso il periodo di incubazione, durante il quale la patologia è, tuttavia, ugualmente contagiosa. Fra i sintomi più evidenti, vi sono:
- Affaticamento
- Nausea, vomito e perdita di appetito
- Dolori e disagio addominale, specialmente nell’area del fegato.
- Ingiallimento di occhi e pelle (ittero)
- Urine di colore scuro
- Dolori alle articolazioni
Non è raro che nei bambini (e, talvolta, anche negli adulti) la patologia sia quasi del tutto asintomatica, ed i sintomi si manifestino solo quando la compromissione delle funzioni del fegato sia in una fase molto avanzata.
Attualmente la diagnosi di epatite B si basa sulla ricerca nel siero dei seguenti marcatori sierologici:
- HBsAg definisce un’infezione in atto. La sua persistenza per più di 6 mesi stabilisce la presenza di una infezione cronica
- HBeAg indica la presenza di replica virale e di infettività
- Anti-HBe la sieroconversione da HBeAg a anti-HBe indica la risoluzione, ma la sua positività non esclude replica e infettività virale.
- Anti-HBs indica uno stato di immunità naturale o in seguito a immunoprofilassi (vaccino).
- Anti-HBc appare precocemente ed è presente in tutte le fasi dell’ infezione. In corso di infezione acuta-recente, l’anti-HBc è una immunoglobulina della classe IgM. In soggetti che guariscono l’anti-HBc è della classe IgG.
È inoltre possibile determinare i livelli delle transaminasi epatiche (alanina transaminasi o ALT/GPT e aspartato transaminasi o AST/GOT) per determinare, in modo indiretto, lo stato di infiammazione del fegato.
Nel caso venga confermata la positività per l’infezione da HBV, viene eseguito l’HBV-DNA per valutare la replicazione del virus.
- HBV-DNA è un indicatore sensibile e specifico di replica virale. Il test è diretto all’individuazione della replicazione virale (carica virale o viremia), mediante un test molecolare basato sulla polymerase chain reaction (PCR), una tecnologia molto sensibile. Se questo test risulta positivo significa che sussiste una replicazione virale in corso e quindi una infezione in atto.
VIRUS DELL’EPATITE C (HCV)
L’epatite C è una patologia causata da un virus, l’HCV, che attacca il fegato e porta all’infiammazione. La maggior parte delle persone affette da epatite C non riscontrano alcun sintomo; in effetti, molte persone non si accorgono di essere affette dall’epatite C fino a quando i danni al fegato non emergono anni o addirittura decenni più tardi rispetto all’infezione.
Il virus HCV è uno dei tanti agenti virali che possono infettare il fegato, ma l’infezione da HCV, fra quelle che interessano il fegato, è considerata fra le più gravi. Il virus si trasmette attraverso il contatto con sangue infetto, solitamente attraverso lo scambio di siringhe infette o, meno facilmente, per trasmissione sessuale o parentale (di madre in figlio).
Il rischio maggiore connesso a questa patologia è la cronicizzazione, che avviene in moltissimi dei pazienti che non vengono trattati (spesso perché non vi è alcun sintomo). Questa patologia, infatti, può portare a gravi conseguenze come l’insufficienza epatica, la cirrosi ed il tumore del fegato; si stima infatti che circa un tumore del fegato ogni quattro sia causato da epatite C cronicizzata.
La malattia solitamente non produce alcun sintomo durante le sue prime fasi, ed i primi sintomi sono molto blandi e facilmente confondibili con quelli di altre patologie, tanto che si stima che la maggior parte delle persone infettate non diventi mai consapevole dell’infezione. In ogni caso, fra i sintomi più comuni vi sono:
- Febbre
- Nausea e riduzione dell’appetito
- Affaticamento
- Sensibilità nell’area del fegato
- Dolori muscolari e articolari
Attualmente la diagnosi di epatite C si basa sulla ricerca degli anticorpi specifici contro il virus dell’epatite C (Anticorpi anti-HCV) e l’individuazione della replicazione virale attraverso l’esame dell’ HCV-RNA qualitativo e quantitativo.
È inoltre possibile determinare i livelli delle transaminasi epatiche (alanina transaminasi o ALT/GPT e aspartato transaminasi o AST/GOT) per determinare, in modo indiretto, lo stato di infiammazione del fegato.
Una volta accertata la presenza del virus si possono eseguire ulteriori indagini come la genotipizzazione del virus.
- Anticorpi anti-HCV
Questo test permette di stabilire se il soggetto è entrato in contatto con l’HCV e se ha quindi sviluppato anticorpi contro il virus, ma non distingue tra malattia pregressa o in atto. Questo esame però non è sufficiente per determinare la presenza o assenza effettiva del virus poiché nel “periodo finestra” (periodo che generalmente intercorre tra il momento dell’esposizione al virus fino ai 6 mesi successivi) l’organismo potrebbe non aver prodotto gli anticorpi specifici diretti contro il virus. In questo periodo quindi il test per la ricerca degli anticorpi diretti contro il virus potrebbe dare risultati falsamente negativi. Nel caso infine che si rilevi la presenza dell’anticorpo, non è detto che il virus sia effettivamente presente poiché potrebbe indicare una pregressa esposizione al virus, che però il sistema immunitario è stato in grado di eliminare.
Alla luce di tutto ciò, per definire l’effettiva presenza del virus occorre effettuare un esame denominato HCV-RNA.
- HCV-RNA qualitativo e quantitativo
Il test è diretto all’individuazione della replicazione virale (carica virale o viremia), mediante un test molecolare basato sulla polymerase chain reaction (PCR), una tecnologia molto sensibile che consente di rilevare anche quantità minime del genoma dell’HCV. Se questo test risulta positivo significa che sussiste una replicazione virale in corso e quindi una infezione in atto.
- Il genotipo virale
Permette di stabilire le caratteristiche ovvero il genotipo del virus (ad esempio 1a, 2a, 2b, 3…). Attualmente si conoscono 6 tipi distinti, ulteriormente suddivisi in sottotipi. La ricerca del genotipo virale è attualmente un’ informazione fondamentale per impostare correttamente la terapia antivirale poichè a seconda del genotipo varia la strategia terapeutica da adottare.

